ارتودنسی سریع یا فوری: آری یا خیر؟
در اين نوشته می خوانيد :
ارتودنسی بالینی یکی از شاخه های پویای دندانپزشکی است. ارتودنسی به صورت سنتی همواره به عنوان درمان زیبایی صورت تلقی می شده است و همچنین برای عملکرد مناسب دهان مورد نیاز بوده است. این درمان ممکن است 2 تا 3 سال طول بکشد. در این مقاله در مورد فرایندهایی صحبت خواهیم کرد که با انجام آنها، درمان با روش های مختلفی تسریع می شود و در نتیجه مدت زمان کلی کاهش می یابد. این روش ها شامل تغییر در مکانیک زیستی، دارویی، شیمیایی و بوسیله روش های بیولوژیکی است. همچنین در اینجا هشدار داده می شود که پزشک باید این روندهای در حال تغییر را بر اساس دانش بالینی صحیح و کاربرد مبتنی بر شواهد انجام دهد.
ارتودنسی تسریع شده
درمان ارتودنسی در عصر حاضر تنها مستلزم پاسخگویی به نیازهای ایجاد هماهنگی عملکردی در اکلوژن و بهبود از نظر زیبایی نیست، بلکه باید در کارآمدترین مدت زمان مورد قبول بیمار و متخصص ارتودنسی تکمیل شود. ما در دنیای پر سرعت زندگی می کنیم جایی که مدت زمان درمان بوضوح باعث شده است که حوزه درمان ارتودنسی حول آن بچرخد. حرکت سریع ارتودنتیک دندان ها چیزی نیست که اخیراً ظاهر شده باشد. سال ها مورد مطالعه و آزمایش قرار گرفته است. در طول سال ها، در تلاش برای حرکت سریع تر دندان ها در طول درمان ارتودنسی، روش های متعددی برای تسریع حرکات دندان ها معرفی شده اند که از روش های جراحی تا استفاده از لیزر درمانی را شامل می شوند. اکنون اجازه دهید هر روش را برای شما توضیح دهیم.
روش های تسریع حرکات دندان
روش های تسریع حرکت دندان را می توان در گروه های زیر دسته بندی کرد:
- روش های دارویی
- روش های جراحی
- روش های فیزیکی
روش های دارویی
نیروهای ارتودنسی باعث حرکت مایع در فضای رباط پریودنتال و اعوجاج ماتریکس و سلول ها می شوند. آزاد شدن مولکول هایی وجود دارد که بازسازی استخوان را برای حرکت دندان ها آغاز می کند. تعدادی از تحقیقات روی عوامل دارویی وجود دارند که به عنوان تعدیل کننده های زیستی برای افزایش حرکت ارتودنتیک دندان ها عمل می کنند. اینها نمونه هایی از چنین تنظیم کننده های زیستی هستند:
- پروستاگلاندین E و پروستاگلاندین E1
- میزوپروستول
- 1و25- دی هیدروکسی کوله کلسیفرول
- هورمون های پاراتیروئید
- ایمیونوگلوبولین های داخل وریدی
پروستاگلاندین E2 (PGE) یک متابولیت اسید آراشیدونیک است که یک ماده اغلب آزمایش شده برای افزایش حرکت ارتودنتیک دندان ها است. مطالعات حیوانی نشان داده اند که PGE2 حرکت دندان ها را افزایش داده و تحلیل استخوان را تسهیل می کند. در مطالعه ای که انجام شده است نشان داده شده است که به دلیل نیمه عمر کوتاه خود، به تزریق مکرر نیاز دارد. سنتازهای خاصی که برای سنتز PGE2 نیاز هستند می توانند برای کنترل تولید پروستاگلاندین ها مورد هدف قرار گیرند.
پروستاگلاندین دیگری که گزارش شده است که حرکت ارتودنتیک دندان ها را سرعت می بخشد، پروستاگلاندین E (PGE1) است. همچنین مشاهده شده است که پروستاگلاندین توسط استرس مکانیکی القاء می شود و باعث بازسازی استخوان می شود، در مقاله دیگر نشان داده شده بود که حتی حداقل مقادیر تزریق PGE1 افزایش قابل توجهی در حرکت دندان دارد. با توجه به درد زیادی که با تزریق موضعی PGE1 همراه است، مشابه آن که میزوپروستول است، آزمایش شد. مشاهده شد که در افزایش حرکت ارتودنتیک دندان مؤثر است.
تزریق بیومدولاتور در پریودنتیوم.
هورمون پاراتیروئید (PTH)، با اتصال به گیرنده PTH نوع 1 روی استئوبلاست ها، مستقیماً روی استئوبلاست ها و به طور غیر مستقیم روی استئوکلاست ها عمل می کند. این باعث ترشح فاکتور رشد 1 شبیه به انسولین می شود. افزایش بقاء استئوبلاست، استئوبلاستوژنسیز، و فعال کننده گیرنده برای لیگاند B فاکتور هسته ای (RANKL) وجود دارد که باعث فعال شدن استئوکلاست می شود. PTH با افزایش فعالیت استئوبلاست ها و استئوکلاست ها، بازسازی استخوان در درمان متناوب را تسهیل می کند.
کلسیتریول یا 1،25- دی هیدروکسی کوله کلسیفرول که فعال ترین متابولیت ویتامین D است به روشی مشابه PTH، با تسهیل تکثیر و عملکرد استئوبلاست عمل می کند. کلسیتریول بازسازی استخوان آلوئول را تسهیل می سازد که منجر به افزایش حرکت دندان ها در حین اعمال نیرو می شود.
اخیراً آماده سازی های ایمیونوگلوبولین وریدی (IVIg) در بیماران مبتلا به نقص ایمنی به عنوان درمان جایگزین استفاده شده اند. نشان داده شده است که این آماده سازی ها باعث ایجاد PGE2 و سیتوکین با واسطه COX 2 می شوند. پتانسیل آینده این آماده سازی ها می تواند برای تعدیل حرکت ارتودنتیک از طریق سنتز PGE2 مورد استفاده قرار گیرد.
روش های جراحی
در سال 1931، یک تکنیک جراحی با ابزارهای ارتودنتیک برای اصلاح سریع جلو آمدگی شدید فک بالا ارائه شد. ابتدا، گوه های استخوان برداشته شدند تا حجمی که ریشه دندان های قدامی فک بالا برای انقباض نیاز دارند، کاهش یابد. این تکنیک در سال 1959 با گنجاندن حرکات خاص مانند اصلاح کراس بایت و بسته شدن فضا بررسی شد. اعتقاد بر این بود که می توان بلوک های استخوانی را با استفاده از تاج های دندان ها به عنوان دسته جابجا کرد، زیرا بلوک ها تنها با استخوان مدولاری با تراکم کمتر به یکدیگر متصل می شوند. در حال حاضر، روش های جراحی اندکی وجود دارند که عبارتند از:
- ارتودنسی استخوانی تسریع شده از راه پریودنتال
- پیزوسیژن (پیزوسرجری)
- ایجاد سوراخ های ریز در استخوان
در سال 2001، روشی معرفی شد که ترکیبی از جراحی کورتیکوتومی و پیوند استخوان آلوئولار بود که از آن تحت عنوان ارتودنسی تسریع شده استخوانی یا اخیراً تحت عنوان ارتودنسی تسریع شده استخوانی از طریق پریودنتال (PAOO) نام برده می شود. این فرایند که حرکت سریع دندان ها را امکان پذیر می سازد نتیجه رویداد بهبودی است که تحت عنوان پدیده شتاب دهنده منطقه ای (RAP) نامیده می شود.
RAP تسریع روند طبیعی بهبودی ناحیه ای از آسیب اولیه است. معمولاً پس از استئوتومی، فرایند پیوند استخوان، آرترودز و شکستگی رخ می دهد و ممکن است سلول های پیش ساز مورد نیاز برای بهبود در محل آسیب درگیر و فعال شوند. RAP می تواند فرآیندهای بهبود بافت نرم و سخت را دو تا ده برابر افزایش دهد. معمولاً این روند در چند روز نخست پس از آسیب آغاز می شود، در ماه اول یا دوم به اوج خود می رسد و ممکن است 3 تا 4 ماه ادامه یابد.
درمان ارتودنسی را می توان 1 هفته قبل یا در عرض 2 هفته پس از جراحی شروع کرد. جراحی با برداشتن فلپ و برش زدن با فرزهای گرد با سرعت اندک آغاز می شود. سپس پیوند استخوان روی این نواحی کورتیکوتومی قرار داده می شود. سپس فلپ ها بسته و بخیه زده می شوند. مطالعات متعددی در رابطه با کورتیکوتومی انجام شده اند. در یکی از آنها آنها نشان داده شد که عقب بردن دندان نیش به کمک کورتیکوتومی باعث کاهش مدت زمان عقب بردن به میزان 20 درصد شده است. نشان داده شده است که PAOO زمان درمان را کاهش داده است، کمتر شدن مقاومت استخوان قشر مغز منجر به کاهش تحلیل ریشه، افزایش ثبات پس ازدرمان ارتودنسی، افزایش حمایت از استخوان وجود دارد زیرا تکمیل پیوند استخوان وجود دارد. با این حال، PAOO هنوز خطراتی دارد، زیرا یک روش تهاجمی و پر هزینه است.
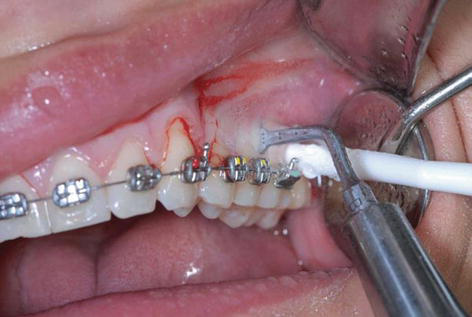
از آنجا که فرایند کورتیکوتومی هنوز تهاجمی است، برخی محققان یک روش کم تهاجم جدید به نام پیزوسیژن را معرفی کردند. پیزوسیژن شامل برش های ریزی است که رو به سمت باکال محدود می شوند که امکان استفاده از چاقوی پیزوالکتریک و ایجاد تونل به صورت انتخابی را فراهم می آورد که پیوند بافت سخت و نرم را امکان پذیر می سازد. پیزوسیژن معمولاً یک هفته بعد از قرار دادن ابزار ارتودنتیک انجام می شود. این فرایند شامل برش های عمودی است که به صورت باکال و بین پروگزیمال ایجاد می شود. قسمت میانی برش بین ریشه ها باعث می شود که چاقوی پیزوالکتریک وارد شود. سپس یک پیزوتوم در دهانه های لثه ای که ساخته شده است وارد می شود و کورتیکوتومی پیزوالکتریک 3 میلی متری ایجاد می شود. سپس پیوندهای بافت سخت یا نرم را می توان از طریق روش ایجاد تونل اضافه کرد.
پیزوسیژن
پیزوسیژن می تواند به عنوان یک مکمل برای درمان تعدادی از مال اکلوژن ها و کمک به درمان سریع ارتودنسی در افراد بزرگسال استفاده شود. از آنجا که این فرایند بسیار کم تهاجم تر از کورتیکوتومی است، از پذیرش بالای بیمار، زمان جراحی کوتاه و ناراحتی کمتر پس از عمل برخوردار است. محققان در سال 2013 نشان دادند که میزان حرکت دندان در مطالعه حیوانی آنها افزایش یافته است و مطالعات اولیه انسانی برای ارتباط با مطالعات حیوانی در حال انجام است.
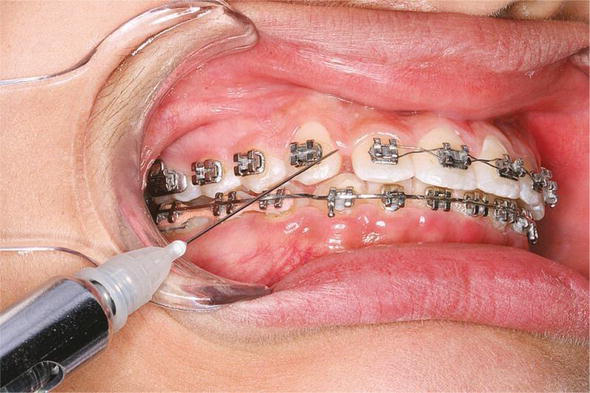
برای کاهش بیشتر میزان ماهیت تهاجمی مداخله جراحی، روشی به نام میکرو استئوپرفوراسیون (MOP) استفاده می شود. این فرایندی است که در آن سوراخ های کوچکی به اندازه سوراخ سوزنی درون استخوان آلوئولار اطراف دندان ایجاد می شوند. این باعث آزاد شدن سیتوکین برای فراخوانی استئوکلاست ها برای افزایش تحلیل استخوان می شود. بنابراین، تسریع حرکت دندان در طول درمان ارتودنسی اتفاق می افتد. محل سوراخ شدگی در داخل لثه چسبیده شده و نزدیک به دندان های مورد نظر در قسمت مزیال و دیستال ریشه های دندان است که حرکت خواهد کرد. مناسب ترین مکان برای ایجاد سوراخ، صفحه قشر باکال است، اما با یک ابزار زاویه دار مخالف نیز می توان به صفحه لینگوال نزدیک شد. دو تا چهار سوراخ با عمق 3 تا 7 میلی متر درون استخوان مقادیر ایده آلی هستند.
در سال 1392 یک تحقیق نشان داد که MOP باعث افزایش ترشح سیتوکین ها برای تمایز استئوکلاست، افزایش عقب بردن دندان نیش، کاهش درمان ارتودنسی تا 62 درصد، با ناراحتی خفیف در بیماران شد. در یک مطالعه حیوانی دریافتند که ترشح نشانگرهای التهابی و تحلیل استخوان معنادار است. کارآزمایی بالینی انسانی آنها نشان داد که دیستالیزه شدن با MOP دو برابر بیشتر از اعمال نیرو به تنهایی است.
روش های فیزیکی
علیرغم تمام تلاش ها برای کم تهاجمی بودن روش های جراحی، همچنان به عنوان یک روش تهاجمی باقی می مانند. این امر منجر به کشف ابزارهای دیگری شده بود که می توانند حرکت دندان ها را در طول درمان ارتودنسی تسریع کنند. روش های بسیار متداول فیزیکی مورد استفاده در عصر حاضر عبارتند از:
- محرک ارتعاشی
- لیزر درمانی سطح پایین
- سونوگرافی پالسی با شدت کم
استخوان توانایی پاسخگویی به محرک های مکانیکی را دارد که به عنوان مکانیزمی برای مقاومت در برابر فعالیت های عملکردی اعمال می شود. در یک تحقیق نشان داده شد که سرعت بازسازی در استخوان های بلندی که به صورت مکانیکی بارگذاری شده بودند، به دنبال ارتعاشات یا سیگنال های نوسانی مکانیکی پایین افزایش یافته است. در سال 2008، یک مطالعه حیوانی انجام شد که بینشی در مورد این موضوع ارائه داد که چگونه ارتعاش رزونانسی می تواند حرکت دندان ها را از طریق ترشح RANKL در الیاف پریودنتال تسریع بخشد.
ابزار جدیدی به نامAcceleDent معرفی شده است که دارای اکتیواتور و یک قطعه دهانی می باشد. بیمار هنگام استفاده از آن بایت خود را درون قطعه دهانی قرار می دهد. فعال کننده یا همان اکتیواتور که در موقعیت خارج دهانی قرار گرفته است، ارتعاشات را تولید و به دندان ها منتقل می کند. این ابزار می تواند 2/0 نیوتن ارتعاش در 30 هرتز به مدت 20 دقیقه ایجاد کند. این ابزار با این هدف ساخته شده است که در کنار سیستم های براکت موجود کار کند و جایگزین آنها نشود. این ابزار نیروهای چرخه ای را برای حرکت دندان ها در داخل استخوان آلوئولار از طریق بازسازی استخوان تسریع می کند و در تحقیق انجام شده در سال 2015 نشان داده شد که با AcceleDent ، بارگذاری چرخه ای سطح پایین باعث افزایش سرعت حرکت ارتودنتیک می شود.
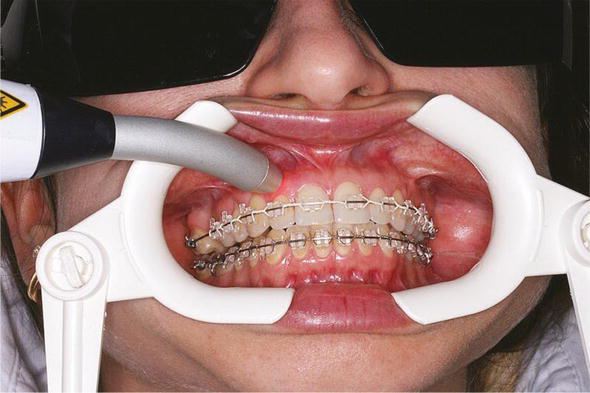
یکی دیگر از روش های درمانی برای تسریع حرکت ارتودنتیک دندان ها، استفاده از لیزر درمانی سطح پایین (LLLT) است. تابش لیزر روی بافت ها دارای یک اثر تحریک زیستی با افزایش دمای محلی کمتر از 1 درجه سانتیگراد است. قدرت تحریک زیستی تابش لیزر که در درمان استفاده می شود، لیزر درمانی سطح پایین (LLLT) نامیده می شود. LLLT به غیر از تسریع حرکت دندان ها، می تواند پایداری مینی ایمپلنت های ارتودنسی را نیز افزایش دهد، درد پس از تنظیم را کاهش دهد، و باعث رشد استخوان در ناحیه بخیه میانی کام به دنبال باز کردن سریع فک بالا شود.
مطالعات نشان دادند که LLLT باعث افزایش استئوکلاستوژنزیس در سمت فشرده شده دندان در حال حرکت می شود. تحریک RANKL و فاکتور محرک کولونی ماکروفاژ وجود دارد. هماهنگی بازسازی استخوان با RANKL و osteoprotegerin به دنبال نیروی ارتودنتیک باLLLT تسهیل شده بود. LLLT تشکیل استخوان در سمت تنش را تحریک می کند. محققان محلی سازی استئوپونتین را در بافت پریودنتال در افراد مورد مطالعه مشاهده کردند، که نشان می دهد LLLT ممکن است باعث تحریک استخوان زایی و همچنین در درمان ارتودنسی شود. گرچه بسیاری از یافته ها نشان می دهند که LLLT عملکرد استئوبلاست و استئوکلاست را تحریک می کند، اما هنوز مطالعات بیشتری برای بهینه سازی اثر LLLT بر حرکت دندان ها نیاز است.
لیزر درمانی سطح پایین
جدای از عوامل فیزیکی، سونوگرافی پالسی با شدت کم (LIPUS) نیز پیشنهاد شده است. در این دستگاه از انرژی مکانیکی استفاده می شود که به عنوان امواج فشار صوتی از بافت ها عبور می کند. این منجر به تغییرات بیوشیمیایی در سطوح مولکولی و سلولی می شود. این دستگاه می تواند بهبود بافت نرم و بافت سخت را افزایش دهد. LIPUS معمولاً در پالس های فرکانس 5/1 مگاهرتز با عرض پالس 200 میکرو ثانیه استفاده می شود که در فرکانس یک کیلوهرتز به مدت 20 دقیقه در روز با شدت 30 mW/cm2 تکرار می شود.
مطالعات اخیر روی LIPUS با استفاده از نمونه های حیوانی نشان دادند که القاء بازسازی استخوان آلوئولار وجود دارد. بازسازی به دلیل افزایش نمود ژن مسیر سیگنالینگ HGF/Runx2/BMP 2 با LIPUS رخ می دهد. این منجر به افزایش سرعت حرکت دندان در طول درمان ارتودنسی می شود. محققان نشان دادند که LIPUS ممکن است تحلیل ریشه ای که از طریق ارتودنسی با رسوب عاج و سمنتوم ایجاد شود را کاهش دهد تا لایه ای پیشگیرانه از تحلیل ریشه ایجاد کند.
نتیجه گیری
در طول سال ها، روش های کاهش زمان درمان همراه با تقاضای آن افزایش یافته است. گزینه هایی که در صفحه ارتودنتیست وجود دارند، از روش های جراحی گرفته تا تحریک نوری متعدد هستند. هنوز باید مطالعات زیادی انجام شود تا روش های جدیدتر پدیدار شوند و درک روشن تری از روش هایی که در حال حاضر وجود دارند به دست آید. در حال حاضر، پزشک باید از تمام دانش بدست آمده برای تصمیم گیری بهترین گزینه درمانی برای بیمار برای رفع نیازهای مراقبت های بهداشتی بیمار و دستیابی به یک نتیجه درمانی بهینه استفاده کند.



دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.