درمان زود هنگام اورجت به منظور کاهش احتمال تروما
بین افزایش اورجت و خطر ضربه به دندان های پیشین فک بالا در کودکان و نوجوانان ارتباط مستقیمی وجود دارد. بنابراین معقول به نظر می رسد که توصیه شود در اسرع وقت اورجت کاهش داده و درمان شود تا به جلوگیری از این خطر کمک شود. با این حال، نتایج درمان ارتودنسی اساساً یکسان است، چه درمان زود آغاز شود یا دیرهنگام و طی دوره واسط دندانی، در حالی که درمان زود هنگام به همکاری بیشتری از سوی بیمار نیاز دارد- طولانی تر است و مستلزم قرار ملاقات های بیشتر. این مقاله ارتباط پیچیده بین کاهش زود هنگام اورجت و ترومای دندانی را در چارچوب بهترین شواهد موجود بررسی می کند. هنگام توجیه مداخله زود هنگام برای درمان اورجت افزایش یافته بر اساس کاهش خطر تروما، انتخاب دقیق مورد توصیه می شود.
نکات کلیدی
- اورجت افزایش یافته به طور قابل توجهی، با احتمال بالاتر تجربه ترومای دندان های پیشین در تمام سنین و مراحل رشد دندانی، ارتباط دارد.
- اصلاح زود هنگام اورجت می تواند بروز ترومای دندان های پیشین را در کودکان کاهش دهد، اما در تأثیرات آن تفاوت های گسترده ای وجود دارد و پایه شواهد فعلی ناهمگن و در معرض خطر بالای جهت گیری قرار دارد.
- انتخاب دقیق مورد برای کاهش اورجت در اوایل دوره واسط دندانی توصیه می شود، با تمرکز روی کودکان دارای افزایش قابل توجهی اورجت (بیش از 10 میلی متر)، مشاهده مقدار بیش از حد دندان های پیشین فک بالا (کوتاهی طول لب بالایی، لبخند لثه ای، شیب قابل توجه) و مواردی که به دلیل ظاهر دندانی در مدرسه مورد آزار و اذیت قرار می گیرند.
ارتباط بین آسیب های تروماتیک و اورجت
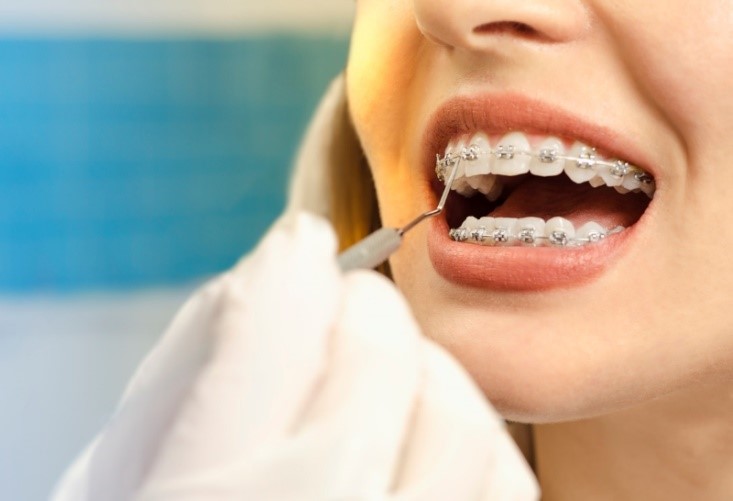
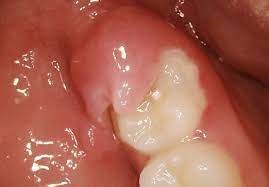
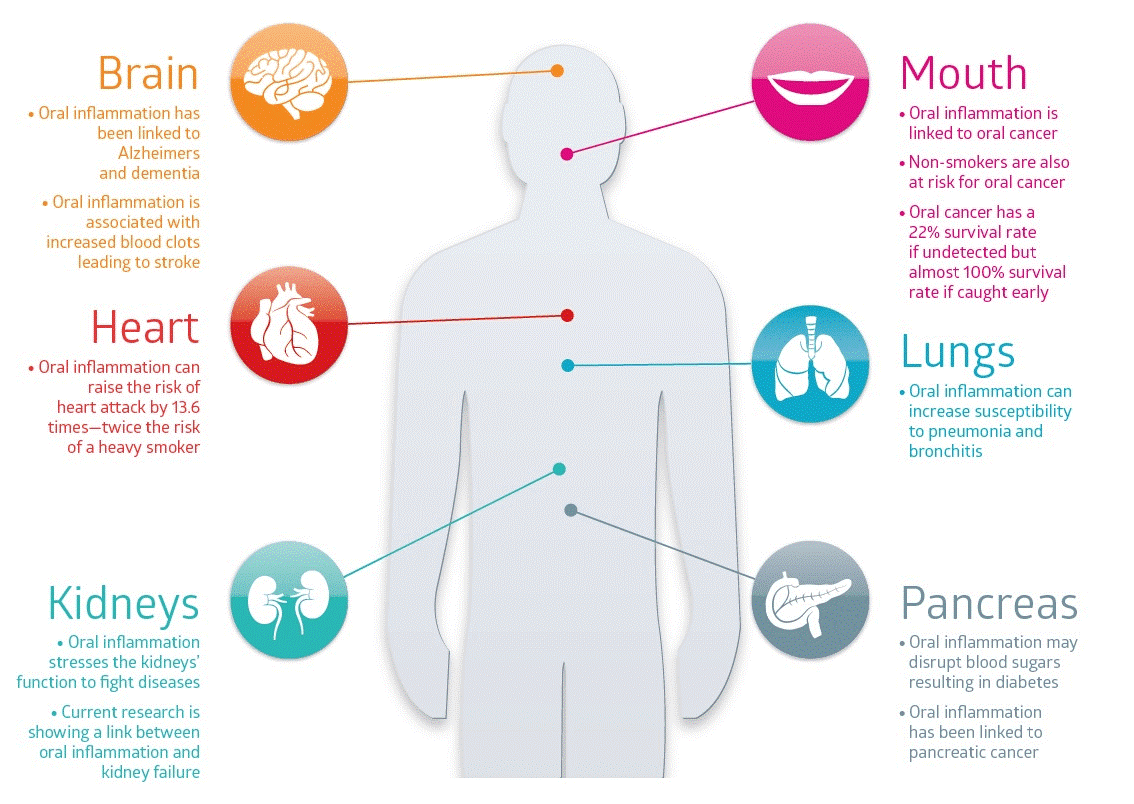
صدمات تروماتیک به دندان ها یک مشکل نسبتاً شایع در میان کودکان و افراد بزرگسال جوان است، که برای افرادی که دچار آنها می شوند، عواقب مادام العمری دارد. شیوع ترومای دندانی، که عمدتاً دندان های پیشین فک بالا را تحت تأثیر قرار می دهد، از 10 تا 12 درصد در سنین 15 و 12 سال متغیر است. افزایش اورجت (بویژه با بیرون زدگی دندان ها و پوشش ناکافی لب). طیف وسیعی از عوامل خطرزا با ترومای دندانی ارتباط دارند، از جمله: جنسیت بیمار؛ اورجت افزایش یافته (بویژه با بیرون زدگی دندان و پوشش ناکافی لب)؛ اپن بایت قدامی؛ کودکان در معرض خطر؛ برخی اختلالات پزشکی خاص مانند صرع، فلج مغزی یا مشکلات یادگیری؛ محرومیت اجتماعی؛ چاقی؛ استفاده نامناسب از دندان ها؛ آسیب های قبلی دندان و پیرسینگ های دهان.
در میان این عوامل خطر، اورجت افزایش یافته به طور قابل توجهی با احتمال بالاتر وقوع تروما در تمام سنین و مراحل رشد دندانی همراه است، و صدمات دندانی تروماتیک ناشی از اورجت بزرگ در 21 درصد از موارد در کل جهان است.
کودکانی که در دوره واسط دندانی به سر می برند یا تنها دندان های دائمی دارند (7 تا 14 سال) و اورجت آنها بیشتر از 5 میلی متر است، احتمال اینکه آسیب های دندانی تروماتیک را تجربه کنند 2 برابر بیشتر است، در حالی که کودکان دارای دندان های دائمی (بالای 12 سال) که اورجت آنها بیش از 5 میلی متر، در مقایسه با کودکانی که اورجت آنها کمتر از 5 میلی متر است، احتمال در معرض خطر بودن آنها 2 برابر بیشتر است. با توجه به این داده ها، مهم است که در کودکان دارای اورجت افزایش یافته، در مراحل اولیه، اقدامات پیشگیرانه در نظر گرفته شوند تا خطر ترومای دندان کاهش یابد. این اقدامات باید شامل توصیه های پیشگیرانه و استفاده از محافظ دندان، بویژه حین انجام ورزش های پر برخورد، و در نهایت کاهش اورجت با درمان ارتودنسی باشد.
یک پرسش مهم برای دندانپزشک عمومی (GDP) و ارتودنتیست این است که آیا برای کاهش اورجت، درمان ارتودنسی زود هنگام، به طور خاص برای کاهش احتمال تروما، باید توصیه شود یا خیر. گرچه این امر معقول به نظر می رسد، درمان زود هنگام مال اکلوژن کلاس 2 با برخی از معایب همراه است؛ بویژه، افزایش زمان کلی درمان، نیاز به حفظ طولانی مدت کاهش اورجت در دوره واسط دندانی قبل از مرحله نهایی درمان با ابزارهای ثابت پس از ورود کودک به دوره رویش دندان دائمی و احتمال از دست دادن قدرت همکاری طی یک دوره طولانی مدت. علاوه بر این، داده های مربوط به کاهش زود هنگام اورجت و پیشگیری از تروما پیچیده هستند و به بررسی دقیق نیاز دارند.
اصلاح زود هنگام مال اکلوژن کلاس 2
این اجتناب ناپذیر است که دندانپزشکان عمومی که در حال طبابت می باشند، در طول دوره کاری خود بسیاری از کودکان با اورجت افزایش یافته را می بینند و اگر بیشتر از 6 میلی متر باشد، درمان مشخصی نیاز دارد. اورجت افزایش یافته اغلب قبل از سن ده سالگی بوجود می آید و توصیه در مورد بهترین زمان برای مداخله می تواند دشوار باشد. به مدت چندین دهه مسائل گسترده تر مربوط به اصلاح زود هنگام مال اکلوژن کلاس 2 در میان جامعه ارتودنسی مورد بحث بوده است، در حالی که برخی از نخستین مطالعات بالینی تغییرات قابل توجه دندانی و اسکلتی در کودکان دارای ناهماهنگی های متوسط تا شدید کلاس 2 را نشان داده شده اند، که درمان فشرده را در اوایل دوره واسط دندانی انجام دادند. طرفداران مداخله زود هنگام ادعا کردند که شروع در این زمان، از طریق افزایش تأثیرات اسکلتی، بویژه با استفاده از ابزارهای کاربردی و یا هدگیر، موفقیت را به حداکثر رساند. با این حال، بسیاری از داده های حمایت کننده از این ادعاها گذشته نگر بودند، که همواره روی اثرات مثبت درمان تأکید زیادی داشتند.
علاوه بر این، در برخی از این مطالعات بیشتر از یک سوء ظن وجود داشته است که بهبود رشد اسکلتی حاصل از درمان اولیه اغلب در طولانی مدت از بین می رود. با توجه به عدم وجود شواهد با کیفیت بالا، سه آزمایش بالینی تصادفی (RCT ها) برجسته طی یک دهه در اوایل دهه 2000 انجام شدند، دو مورد در ایالات متحده آمریکا و یک مورد در انگلستان. این آزمایشات درمان زود هنگام مال اکلوژن کلاس 2 با یک ابزار فانکشنال (بایونیتور یا تویین بلاک) و یا هدگیر که پس از آنها درمان های بیشتر مورد نیاز در طول دوره دندان های دائمی انجام شده بودند، را با یک دوره درمان جامع در اوایل دوره نوجوانی، در طول دوره واسط دندانی مقایسه کردند. اخیراً، RCT دیگری مستقر در سوئد، اثرات درمان زود هنگام فعال کننده هدگیر در کودکان دارای مال اکلوژن کلاس 2 با اورجت افزایش یافته را مورد بررسی قرار داده است. در مجموع، مطالعات آمریکا و انگستان نشان دادند که گرچه درمان زود هنگام در کاهش اورجت افزایش یافته مؤثر است؛ در پایان دوره ارزیابی کلی، هیچ تفاوت بالینی دندانی یا اسکلتی قابل توجهی بین کودکانی که درمان را زودتر شروع کرده بودند با کودکانی که درمان را دیرتر انجام داده بودند، مشهود نبود. این یافته ها با مطالعات آینده نگر گسترده تر قبلی در مورد درمان مال اکلوژن کلاس 2 در کودکان همخوانی دارد، و مزایای واقعی اندکی را در مورد درمان زود هنگام نشان می دهد.
درمان زود هنگام برای جلوگیری از ترومای دندان های پیشین فک بالا؟
جالب توجه است، این چهار کارآزمایی ارتباط بین درمان زود هنگام و کاهش ترومای جدید دندان های پیشین را نشان داده اند. این به طور بالقوه مهم است زیرا دلیل خوبی برای در نظر گرفتن کاهش زودتر اورجت است. به زبان ساده، خطر ترومای دندان های پیشین در کودکانی که اورجت آنها زود اصلاح شده بود، حدوداً به نصف کاهش یافته بود (5/25% تا 2/14%)، اما توصیه می شود هنگام تفسیر این نتایج احتیاط شود، زیرا تفاوت زیادی در اثر آزمایشات وجود داشت. بزرگترین اثر در آخرین آزمایش که سوئدی بود مشاهده شده است؛ با این حال، اکثر این کودکان 8 تا 10 ساله واقعاً قبل از ثبت نام در آزمایش، ترومای خود را تجربه کرده بودند، و بنابراین پیشگیری از طریق کاهش اورجت مستلزم شروع درمان حتی زودتر بود. علاوه بر این، مشخص نیست که آیا افرادی که در طول آزملیش تروما را تجربه کرده اند، موارد جدید بوده اند یا اتفاقات تکرار شده بودند، و این مطالعه هنوز در مورد نتایج نهایی درمان (پس از مرحله کارگذاری ابزار ثابت) برای هر دو گروه تصادفی به گزارش نیاز دارد.
همچنین مهم است توجه داشته باشید که مطالعه سوئدی از نظر متا آنالیز ارزش بسیار پایینی دریافت می کند (3/5%) به دلیل کوچک بودن نمونه و روی هم رفته بروز اندک تروما (3/8%، در مقایسه با 7/10% برای مطالعه انگلستان؛ 6/26% برای مطالعه کارولینای شمالی؛ و 28% برای مطالعه فلوریدا). یکی از دلایل احتمالی برای این تغییرات این است که هیچ یک از این RCT ها از تروما به عنوان پیامد اصلی خود استفاده نکردند (که تقریباً به طور قطع به حجم نمونه بسیار بزرگتری نیاز دارد) و جمع آوری داده های مربوط به ترومای دندان های پیشین فاقد مشخصه ویژه بین آزمایشات بود. تفاوت هایی در نحوه ثبت ترومای دندانی و عدم وجود جزئیات بالینی در طبقه بندی نوع و شدت تروما وجود داشت. این ممکن است روی این تأثیر گذاشته باشد که علیرغم ماهیت دوتایی آشکار بروز تروما (یا اتفاق افتاد یا نیفتاده است)، چرا داده های اولیه تروما با مرور سیستماتیک متوالی این موضوع برای سه مورد تغییر کرده اند. این امر به طور اجتناب ناپذیری، تجزیه و تحلیل و تفسیر داده ها را تحت تأثیر قرار داده است و شواهد فعلی تنها باید به عنوان کیفیت پایین تا متوسط در نظر گرفته شوند.
تصمیمات زمان بندی درمان
بنابراین همه اینها کجا باعث می شوند که دندانپزشک عمومی یا ارتودنتیست با کودک خردسالی مواجه شوند که یک اورجت بزرگ دارد؟ بهترین شواهد در مورد زمانبندی درمان برای این کودک به ما چه می گویند و چه توصیه هایی باید به بیماران و والدین آنها داشته باشیم؟ این مطالعات نمی گویند که درمان زود هنگام باید به طور معمول در این کودکان انجام شود، اما نشان می دهند که ممکن است بین آنهایی که زودتر یا دیرتر درمان شده اند، تفاوت بالقوه ای در نتایج وجود داشته باشد. ما باید عوامل دیگری را نیز مد نظر قرار دهیم. جدای از خطر بیشتر تروما، اورجت افزایش یافته با تأثیر منفی روی کیفیت زندگی مرتبط با سلامت دهان (OHRQL) همراه است و به طور بالقوه باعث می شود کودک بیشتر مستعد قربانی شدن و زورگویی شود، گرچه به نظر نمی رسد که اصلاح زود هنگام روی OHRQL تأثیری داشته باشد. بنابراین، منطقی به نظر می رسد که رویکردی عمل گرایانه داشته باشیم و یک اصل کلیدی- پزشکی مبتنی بر شواهد- را با استفاده از قضاوت بالینی خود بگنجانیم تا بهترین کار را برای بیمار خود در چارچوب بهترین شواهد موجود، انجام دهیم.
بنابراین، به نظر می رسد که در نظر گرفتن درمان زود در برخی از کودکان هنگام احتیاط آمیز باشد، بویژه اگر خطر بیشتری برای ترومای دندان- آلوئولار وجود داشته باشد، یا به دلیل دندان های بسیار برجسته مورد آزار و اذیت قرار گیرند. با این حال، ما باید با بیماران خود صادق باشیم و بر اساس مفهوم دستیابی به تغییرات قابل توجه در رشد صورت یا عملکرد دهان، نیاز کمتر به کشیدن دندان های پرمولر در نوجوانان، یا در واقع، یک نتیجه درمانی اساساً بهتر، از درمان زود هنگام مال اکلوژن کلاس 2 برای همه افراد حمایت نکنیم. لازم به یادآوری است که درمان زود هنگام، بار بیشتری روی دوش بیمار می گذارد، طولانی تر می شود، و مستلزم ملاقات های بیشتر با ارتودنتیست است. همه این عوامل باید متعادل باشند و تصمیمات اساسی در مورد زمانبندی درمان باید برای هر بیمار به صورت جداگانه گرفته شوند. پایه شواهد در مورد این موضوع در حال افزایش است، اما باید کار بیشتری انجام شود.
نتیجه گیری
این بررسی کوتاه، مسئله درمان زود هنگام ارتودنسی را پر رنگ کرده و روی مدیریت ناهماهنگی های مال اکلوژن کلاس 2 و خطر ترومای دندانی متمرکز شده است. گرچه درمان زود هنگام در مقایسه با درمان با تأخیر، منجر به بهبود نتایج کلی نمی شود، اما زمانی که تصور شود خطر ترومای دندانی واقعاً افزایش می یابد یا کودک به دلیل اورجت مورد آزار و اذیت قرار می گیرد، باید به شروع زود هنگام درمان توجه کرد.